📋 L’essentiel à retenir
- Seuil temporel — entre 14 et 22 semaines d’aménorrhée, différent de la mort fœtale (>22 SA)
- Fréquence rassurante — moins de 1% des grossesses concernées vs 15% pour toutes fausses couches
- Causes mécaniques — béance cervicale, malformations utérines (utérus bicorne), infections
- Droits spécifiques 2023-2026 — congé de 10 à 21 jours, reconnaissance de l’enfant dès 14 SA
- Prise en charge — accouchement obligatoire par voie basse (curetage impossible après 16 SA)
Perdre une grossesse après le premier trimestre représente un traumatisme spécifique que peu de couples anticipent. Les fausses couches tardives touchent moins de 1% des grossesses, mais leur impact émotionnel et administratif diffère profondément d’une perte précoce. Contrairement aux idées reçues, elles relèvent rarement de causes chromosomiques mais plutôt de défaillances mécaniques — col de l’utérus défaillant, malformations utérines ou infections.
La loi du 9 mars 2023 a révolutionné la reconnaissance de ces pertes en abaissant le seuil de reconnaissance de l’enfant de 22 à 14 semaines d’aménorrhée. Cette évolution juridique répond enfin aux besoins des parents confrontés à cette épreuve, souvent mal informés de leurs droits spécifiques. Comprendre les seuils temporels, les causes sous-jacentes et les recours administratifs devient essentiel pour traverser cette période avec le moins d’obstacles possible.
14, 22 ou 24 semaines : où commence exactement la fausse couche tardive ?
Les seuils temporels qui changent tout (14-22 SA)
Selon le CNGOF, une fausse couche tardive se définit strictement entre 14 et 22 semaines d’aménorrhée. Ce cadre temporel n’a rien d’arbitraire : il délimite une réalité clinique spécifique où les causes chromosomiques — responsables de 80 à 90% des pertes du premier trimestre — cèdent la place aux défaillances mécaniques.
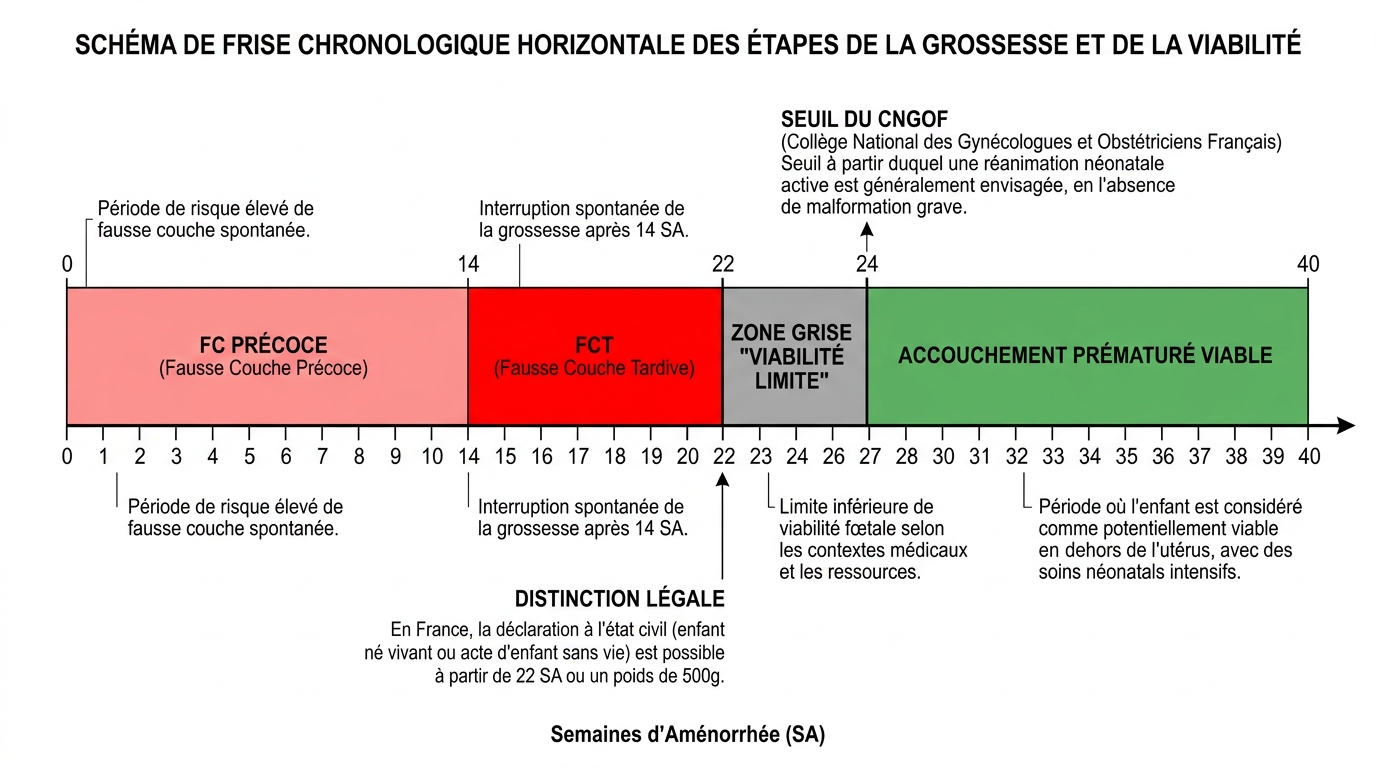
Au-delà de 22 SA, nous parlons de mort fœtale in utero, classification qui reflète une viabilité potentielle du fœtus. Le seuil de viabilité, fixé autour de 24 SA, marque l’entrée dans l’accouchement prématuré avec un taux de mortalité d’environ 50% à 23 SA. Ces distinctions ne relèvent pas que de la sémantique médicale : elles déterminent les protocoles de prise en charge, les droits parentaux et la reconnaissance administrative.
La barre des 14 SA correspond à la fin du premier trimestre embryonnaire, moment où l’organogenèse majeure s’achève. Passé ce cap, le fœtus présente généralement une structure anatomique normale, rendant les causes malformatives chromosomiques moins probables.
Pourquoi parle-t-on d’un ‘accouchement’ dès le deuxième trimestre ?
Après 16 SA, le curetage devient anatomiquement impossible en raison du volume fœtal et de la dilatation cervicale nécessaire. L’accouchement par voie basse s’impose comme seule option thérapeutique, marquant une différence fondamentale avec les fausses couches précoces souvent résolues par aspiration chirurgicale.
En consultation, je constate souvent le choc des couples face à cette réalité : voir leur bébé formé, avec des traits reconnaissables, amplifie le traumatisme comparé à une perte précoce où les tissus embryonnaires restent indistincts. Cette dimension visuelle explique pourquoi le deuil périnatal nécessite une reconnaissance administrative spécifique — attribution d’un prénom, inscription au registre des naissances — absente lors des pertes du premier trimestre.
Statistiquement, ces situations demeurent rares : seulement 0,5 à 1% des grossesses sont concernées, contre 15% pour l’ensemble des fausses couches. Cette rareté relative explique pourquoi de nombreux professionnels de santé manquent parfois d’expérience dans l’accompagnement de ces situations complexes.
Béance cervicale et utérus mal formé : les coupables mécaniques du 2ème trimestre
Quand le col de l’utérus lâche prise : incompétence cervicale et anomalies
L’incompétence cervicale ou béance cervicale constitue la cause mécanique la plus fréquente de fausse couche tardive. Le col de l’utérus, normalement fermé et long de 35-40 mm, se raccourcit progressivement sous le poids du fœtus sans contractions douloureuses. Quand sa longueur passe sous le seuil critique de 25 mm avant 24 SA, le risque d’ouverture spontanée s’accroît dramatiquement.
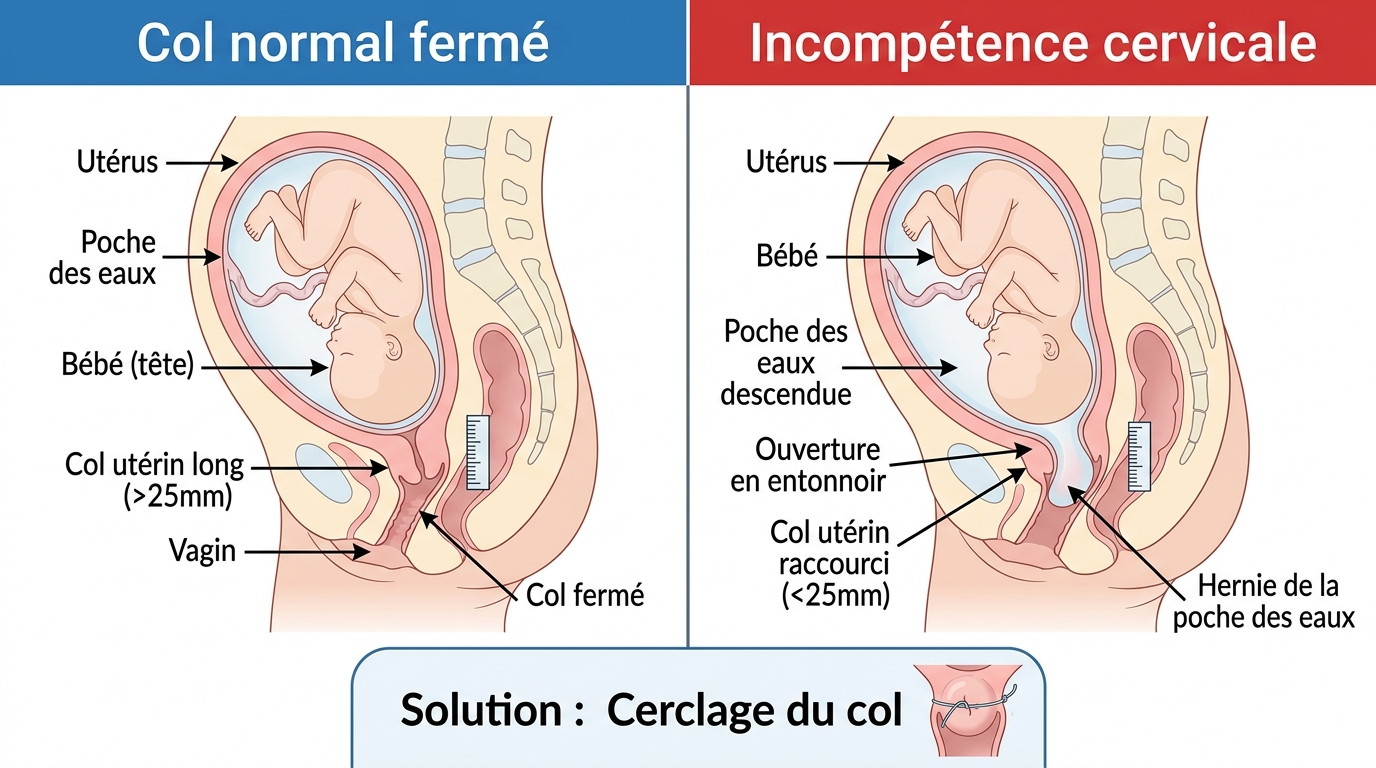
Les anomalies utérines représentent une autre cause majeure souvent méconnue. L’utérus bicorne — malformation où l’utérus présente deux cavités distinctes — ou l’utérus cloisonné offrent un espace de développement fœtal insuffisant. Les synéchies utérines, adhérences cicatricielles consécutives à un curetage antérieur ou une infection, créent des zones de moindre vascularisation compromettant l’implantation placentaire.
Contrairement aux causes chromosomiques du premier trimestre, ces défaillances mécaniques touchent souvent un fœtus parfaitement viable. Le problème ne vient pas du « contenu » mais du « contenant » — une réalité particulièrement cruelle pour les parents qui découvrent que leur bébé était en bonne santé.
Les antécédents de trachélectomie (ablation partielle du col dans le cadre du traitement d’un cancer du col utérin) constituent un facteur de risque reconnu, nécessitant une surveillance échographique renforcée de la longueur cervicale dès 14 SA.
Infections et rupture des membranes : autres déclencheurs
La chorioamniotite — infection des membranes fœtales — déclenche une cascade inflammatoire aboutissant aux contractions prématurées. Cette infection, souvent asymptomatique au début, peut résulter d’une vaginose bactérienne non traitée ou d’une flore vaginale déséquilibrée. Les germes remontent progressivement par voie ascendante, colonisant l’environnement amniotique normalement stérile.
La rupture prématurée des membranes constitue soit une cause, soit une conséquence selon la pathophysiologie en cours. Quand elle survient avant 22 SA, elle compromet irrémédiablement la poursuite de la grossesse en raison de l’oligoamnios (diminution du liquide amniotique) qui entrave le développement pulmonaire fœtal.
Cette cascade pathologique suit généralement deux mécanismes : soit l’infection déclenche les contractions qui ouvrent le col, soit l’incompétence cervicale favorise la remontée bactérienne. Dans les deux cas, l’association infection-contractions-ouverture cervicale crée un cercle vicieux difficile à interrompre une fois enclenché.
Le diagnostic précoce de ces infections reste crucial : un simple prélèvement vaginal peut révéler une vaginose bactérienne traitable par antibiothérapie locale, prévenant potentiellement l’évolution vers la chorioamniotite.
05 Prévention des fausses couches tardives par le Cerclage … — Académie Nationale de Chirurgie FRANCE
Accoucher sans issue : la réalité clinique et la prise en charge médicale
Symptômes distinctifs et diagnostic d’urgence
Les contractions utérines douloureuses et régulières marquent souvent le début de la fausse couche tardive, différentes des contractions de Braxton Hicks habituelles — celles-ci étant irrégulières et indolores. Cette douleur rythmée, similaire aux contractions de travail, s’accompagne fréquemment de saignements abondants de couleur rouge vif.
La perte de liquide amniotique, reconnaissable à son aspect clair et son odeur caractéristique, signale la rupture de la poche des eaux. Contrairement aux pertes vaginales habituelles, ce liquide s’écoule de façon continue et abondante, souvent décrit par les patientes comme « une fuite qu’elles n’arrivent pas à retenir ».
L’examen clinique révèle l’ouverture du col au toucher vaginal — signe mécanique définitif d’une fausse couche en cours. Cette dilatation cervicale, associée à la présentation fœtale palpable, confirme l’irréversibilité du processus après 16 SA.
Certaines fausses couches tardives silencieuses échappent à ces symptômes classiques. La mort fœtale survient sans signe d’alerte, découverte lors de l’échographie de contrôle par l’absence d’activité cardiaque. Ces situations, particulièrement traumatisantes, nécessitent toujours une induction médicale pour déclencher l’accouchement.
Voie basse obligatoire : entre tentative de sauvetage et accompagnement
Après 16 SA, l’anatomie fœtale rend le curetage impossible sans risque majeur de perforation utérine. L’accouchement par voie naturelle devient la seule option thérapeutique, imposant aux parents un travail parfois long et douloureux sans espoir de bébé vivant.
Avant 22 SA, certaines tentatives de sauvetage restent envisageables si le diagnostic est posé précocement. Le cerclage d’urgence — suture chirurgicale du col — peut parfois prolonger la grossesse de quelques semaines cruciales. L’administration de progestérone vaginale complète ce protocole en cas de col court détecté avant l’ouverture complète.
La prise en charge hospitalière s’effectue généralement en chirurgie ambulatoire, avec un coût moyen de 311€ hors remboursement selon les tarifs conventionnés. L’Assurance Maladie prend en charge ces frais à 100% dans le cadre de la grossesse pathologique, sans avance de frais en tiers payant.
Cette prise en charge ne constitue pas un avortement provoqué (IVG), distinction sémantique importante : il s’agit d’un accouchement prématuré suite à une pathologie gravidique, avec des implications légales et psychologiques différentes pour les parents.
Reconnaissance, congé et projet futur : vos droits enfin expliqués
Les démarches administratives méconnues (loi 2023-2026)
La loi du 9 mars 2023, applicable progressivement jusqu’en 2026, révolutionne la reconnaissance de l’enfant né sans vie. Le seuil d’inscription au registre des naissances s’abaisse de 22 à 14 SA, permettant l’attribution d’un prénom et la délivrance d’un acte d’enfant sans vie dès le début du deuxième trimestre.
Le congé maternité spécifique s’adapte au terme de la perte : 10 jours calendaires pour une fausse couche entre 14 et 20 SA, portés à 21 jours au-delà de 21 SA. Ces congés s’appliquent sans condition d’ancienneté, contrairement au congé maternité classique, et sont indemnisés à 100% par l’Assurance Maladie.
L’arrêt maladie sans délai de carence constitue une avancée majeure de cette législation. Selon Légifrance, les deux parents bénéficient de cette protection, bien que des difficultés d’application persistent dans certaines caisses primaires. Un recours amiable auprès du médecin-conseil reste possible en cas de refus initial.
Le père ou partenaire obtient également 3 jours d’absence pour naissance sans vie, reconnus par le Code du travail et non décomptés des congés payés. Cette reconnaissance légale du deuil paternel marque une évolution sociétale significative.
| Terme de la perte | Congé maternité | Reconnaissance enfant | Congé partenaire |
|---|---|---|---|
| 14-20 SA | 10 jours calendaires | Possible (prénom, acte) | 3 jours |
| 21-22 SA | 21 jours calendaires | Obligatoire | 3 jours |
| >22 SA | Congé maternité complet | Déclaration obligatoire | 11-25 jours selon ancienneté |
Bilan post-FCT et préparation de la grossesse suivante
Le bilan étiologique s’impose systématiquement après une fausse couche tardive pour identifier les causes mécaniques sous-jacentes. L’hystérosonographie — échographie avec injection de contraste dans la cavité utérine — révèle les malformations utérines invisibles à l’échographie standard. Un bilan de thrombophilie complète ces explorations en cas d’antécédents répétés ou de facteurs de risque vasculaires.
Le cerclage prophylactique trouve son indication chez les patientes avec antécédent de fausse couche tardive après 16 SA, à condition que le col mesure moins de 25 mm en début de grossesse suivante. Cette intervention, réalisée entre 12 et 14 SA, consiste à suturer le col pour le maintenir fermé jusqu’à 37 SA.
Contrairement aux idées reçues, aucun délai minimal n’est médicalement requis avant une nouvelle conception. Les études montrent que 69% des femmes retombent enceintes sans danger supplémentaire dans les 3 mois suivant la perte, pourvu que l’ovulation ait repris normalement. Seules les complications infectieuses justifient d’attendre la négativation des marqueurs inflammatoires.
Une patiente m’avait récemment confié sa surprise d’apprendre qu’elle pouvait concevoir dès le cycle suivant sa fausse couche à 18 SA. Son gynécologue lui avait recommandé 6 mois d’attente par prudence, créant une angoisse supplémentaire alors qu’aucun argument médical ne justifiait ce délai prolongé.
L’accompagnement psychologique spécialisé en deuil périnatal diffère du soutien proposé après une fausse couche précoce. Le traumatisme de l’accouchement sans issue, la vision du bébé formé et l’investissement émotionnel du deuxième trimestre nécessitent des techniques thérapeutiques adaptées — EMDR, thérapies cognitivo-comportementales spécialisées en périnatalité.
Quand consulter en urgence ?
Consultez immédiatement aux urgences obstétricales en cas de :
- Contractions douloureuses régulières (toutes les 5-10 minutes) après 14 SA
- Saignements abondants rouge vif nécessitant plus d’une protection toutes les heures
- Perte de liquide amniotique en jet ou écoulement continu et clair
- Douleurs pelviennes intenses différentes des douleurs ligamentaires habituelles
- Fièvre supérieure à 38°C associée à des pertes vaginales malodorantes
- Absence de mouvements fœtaux depuis plus de 12 heures après 20 SA
Ces symptômes nécessitent une évaluation obstétricale immédiate : échographie, monitoring fœtal et examen cervical détermineront la conduite à tenir. En cas de doute, privilégiez toujours l’avis d’un professionnel de santé — une consultation « pour rien » vaut mieux qu’une prise en charge tardive.
Questions fréquentes
Quelle est la différence entre fausse couche précoce et fausse couche tardive ?
La fausse couche précoce survient avant 14 SA, souvent par causes chromosomiques (fœtus non viable), se manifeste par des saignements et se termine souvent par curetage. La fausse couche tardive (14-22 SA) est mécanique (col, utérus) et impose l’accouchement par voie basse.
À partir de combien de semaines parle-t-on de fausse couche tardive ?
Selon le CNGOF, la fausse couche tardive se définit entre 14 et 22 semaines d’aménorrhée (SA). Au-delà de 22 SA, on parle de mort fœtale in utero, et à partir de 24 SA (viabilité), d’accouchement prématuré.
Quels sont les droits après une fausse couche tardive (congé, arrêt maladie) ?
Depuis la loi de mars 2023 : congé maternité de 10 à 21 jours selon le terme, reconnaissance de l’enfant dès 14 SA (inscription au registre), arrêt maladie sans carence pour les deux parents. La mère bénéficie d’une protection renforcée contre le licenciement.
Combien de temps faut-il attendre pour retomber enceinte après une fausse couche tardive ?
L’attente médicale minimale est d’un cycle menstruel (3-4 semaines) pour permettre la reconstruction endométriale. Cependant, 69% des femmes conçoivent sans risque supplémentaire dans les 3 mois. Le délai psychologique prime sur le délai physiologique.
Qu’est-ce qu’une fausse couche tardive silencieuse ?
C’est une mort fœtale in utero non accompagnée de symptômes visibles (pas de saignements ni de contractions). Le décès est découvert lors d’une échographie de contrôle. Elle nécessite toujours une induction médicale pour l’accouchement, même sans signes d’alerte.


